El lipedema es una condición médica crónica que afecta aproximadamente al 11% de las mujeres en todo el mundo, caracterizada por una acumulación anormal y simétrica de tejido adiposo que principalmente afecta las piernas y, en menor medida, los brazos. A diferencia de la obesidad común o la retención de líquidos, el lipedema presenta características distintivas que requieren un diagnóstico especializado y un tratamiento específico.
Esta condición, a menudo mal diagnosticada o confundida con otros trastornos, puede causar dolor significativo, hinchazón y limitaciones funcionales que impactan considerablemente en la calidad de vida de quienes la padecen. Lo más frustrante para muchas pacientes es que el tejido adiposo asociado al lipedema no responde a dietas convencionales ni ejercicio intenso, lo que puede generar incomprensión tanto a nivel médico como social.
En este artículo completo, exploraremos en detalle qué es exactamente el lipedema, cómo identificar sus síntomas característicos, las causas subyacentes, los métodos de diagnóstico disponibles y las opciones de tratamiento más efectivas para manejar esta condición crónica y mejorar la calidad de vida de las pacientes.
¿Qué es el Lipedema?
El lipedema es un trastorno crónico del tejido adiposo subcutáneo que se caracteriza por una distribución anormal y simétrica de la grasa corporal. Esta condición médica implica una alteración en la estructura y función del tejido graso, que se vuelve patológico y diferente de la grasa corporal normal.
Definición Médica Completa
Médicamente, el lipedema se define como una enfermedad crónica y progresiva del tejido adiposo subcutáneo que presenta las siguientes características:
- Distribución bilateral y simétrica de tejido adiposo anormal
- Predominio en extremidades inferiores y, ocasionalmente, superiores
- Dolor espontáneo o provocado por la palpación
- Tendencia a la formación de hematomas con facilidad
- Resistencia a la pérdida de peso mediante dieta y ejercicio convencional
Características Distintivas
El lipedema presenta varias características que lo distinguen de otras condiciones:
Predominio en mujeres: Más del 90% de los casos se presentan en mujeres, lo que sugiere una fuerte influencia hormonal en su desarrollo.
Componente genético: Existe una clara tendencia familiar, con antecedentes de la condición en madres, hermanas o hijas de las pacientes afectadas.
Evolución hormonal: Los síntomas suelen manifestarse o empeorar durante períodos de cambios hormonales como la pubertad, embarazo o menopausia.
Progresión gradual: La condición tiende a empeorar con el tiempo si no se trata adecuadamente, evolucionando a través de diferentes estadios.
Diferencias con Otras Condiciones
Es fundamental distinguir el lipedema de otras condiciones similares:
Lipedema vs. Obesidad Común:
- El lipedema afecta de forma simétrica y localizada
- No responde a dietas convencionales
- Presenta dolor y sensibilidad característicos
- Mantiene la desproporción entre tronco y extremidades
Lipedema vs. Linfedema:
- El lipedema raramente afecta pies y manos inicialmente
- No presenta el signo de Stemmer positivo
- La hinchazón no mejora significativamente con elevación
- Presencia de dolor, ausente típicamente en linfedema puro
Lipedema vs. Retención de Líquidos:
- El lipedema no mejora con diuréticos
- La consistencia del tejido es diferente (más firme y nodular)
- No presenta fluctuaciones diarias significativas
Síntomas del Lipedema
Los síntomas del lipedema son diversos y pueden variar en intensidad según el estadio de la enfermedad. Reconocer estos síntomas es fundamental para un diagnóstico temprano y un tratamiento efectivo.
Síntomas Físicos Visibles
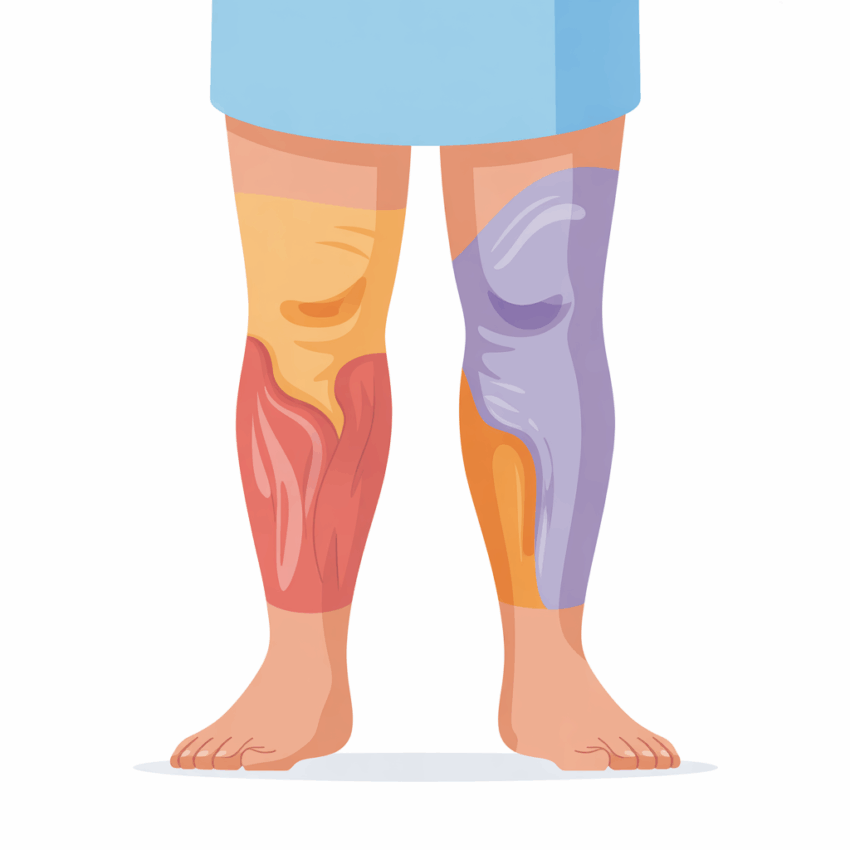
Distribución Característica de la Grasa:
La distribución del tejido adiposo en el lipedema sigue un patrón muy específico:
- Extremidades inferiores: Afectación simétrica de muslos y pantorrillas, creando una silueta en forma de «pantalón»
- Signo del manguito: Acumulación de tejido adiposo que se detiene abruptamente en tobillos, creando un aspecto de «manguito» o «brazalete»
- Extremidades superiores: En casos avanzados, puede afectar brazos y antebrazos con el mismo patrón
- Preservación de pies y manos: Inicialmente, estas áreas no se ven afectadas
Apariencia de la Piel:
- Textura de «piel de naranja»: La piel presenta un aspecto acolchado o irregular
- Nódulos palpables: Se pueden sentir pequeñas masas o nódulos bajo la piel al palpar
- Hematomas frecuentes: Aparición fácil de moretones con traumatismos mínimos
- Sensibilidad cutánea aumentada: La piel puede estar más sensible al tacto
Síntomas Sensoriales
Los síntomas sensoriales son una característica distintiva del lipedema:
- Dolor espontáneo: Molestias que aparecen sin causa aparente
- Dolor a la palpación: Sensibilidad aumentada al tocar o presionar el tejido afectado
- Sensación de pesadez: Las extremidades se sienten pesadas, especialmente al final del día
- Tensión y rigidez: Sensación de tirantez en las áreas afectadas
- Hinchazón progresiva: Empeoramiento del volumen durante el día
Clasificación por Estadios
El lipedema se clasifica en diferentes estadios según la severidad:
Estadio 1:
- Superficie de la piel lisa
- Aumento del tejido adiposo subcutáneo
- Pequeños nódulos palpables
- Síntomas leves de dolor y pesadez
Estadio 2:
- Superficie de la piel irregular
- Formación de nódulos más grandes
- Aumento notable del volumen de las extremidades
- Intensificación del dolor y molestias
Estadio 3:
- Deformidades evidentes
- Tejido endurecido (fibrosis)
- Limitaciones funcionales significativas
- Dolor intenso y constante
Estadio 4 (Lipolinfedema):
- Complicación con linfedema secundario
- Hinchazón que incluye pies
- Riesgo de infecciones cutáneas
- Limitación severa de la movilidad
Impacto Emocional y Psicológico
El lipedema no solo afecta físicamente, sino que también tiene un impacto significativo en el bienestar emocional:
- Frustración: Por la falta de resultados con dietas y ejercicio
- Baja autoestima: Debido a los cambios en la apariencia corporal
- Aislamiento social: Evitar actividades que expongan las áreas afectadas
- Ansiedad y depresión: Como consecuencia del impacto en la calidad de vida
- Incomprensión: Sentimientos de no ser comprendida por familiares y profesionales de la salud
Causas y Factores de Riesgo
Aunque las causas exactas del lipedema no están completamente elucidadas, la investigación médica ha identificado varios factores que contribuyen a su desarrollo y progresión.
Causas Conocidas
Factor Hormonal:
Las hormonas, particularmente los estrógenos, juegan un papel crucial en el desarrollo del lipedema:
- Inicio puberal: Muchos casos comienzan durante la pubertad cuando aumentan los niveles hormonales
- Embarazo: Los cambios hormonales del embarazo pueden desencadenar o empeorar los síntomas
- Menopausia: Las fluctuaciones hormonales pueden agravar la condición
- Tratamientos hormonales: La terapia hormonal sustitutiva puede influir en la evolución
Factor Genético:
Existe una clara predisposición genética al lipedema:
- Historia familiar positiva en hasta el 60% de los casos
- Patrón de herencia que sugiere componente genético
- Investigación en curso sobre genes específicos involucrados
Alteraciones del Sistema Linfático:
- Compromiso de la función linfática desde estadios tempranos
- Alteraciones en la permeabilidad de los capilares linfáticos
- Progresión hacia linfedema secundario en estadios avanzados
Factores de Riesgo
Varios factores aumentan la probabilidad de desarrollar lipedema:
- Sexo femenino: Más del 90% de los casos ocurren en mujeres
- Antecedentes familiares: Historia de lipedema en familiares de primer grado
- Edad: Típicamente se manifiesta después de la pubertad
- Etnia: Mayor prevalencia en mujeres de origen europeo
- Cambios hormonales: Períodos de fluctuación hormonal intensa
Mitos y Realidades
Es importante desmitificar algunas creencias erróneas sobre el lipedema:
MITO: El lipedema es causado por comer en exceso.
REALIDAD: No está relacionado con la ingesta calórica excesiva y no responde a dietas restrictivas.
MITO: Es solo un problema estético.
REALIDAD: Es una condición médica que causa dolor, limitaciones funcionales y afecta la calidad de vida.
MITO: Se puede curar con ejercicio intenso.
REALIDAD: El ejercicio puede ayudar, pero no elimina el tejido adiposo patológico del lipedema.
MITO: Es lo mismo que estar obesa.
REALIDAD: Es una condición médica específica con características distintivas.
Diagnóstico del Lipedema
El diagnóstico correcto del lipedema es fundamental para iniciar un tratamiento adecuado. Desafortunadamente, esta condición suele estar infradiagnosticada o mal diagnosticada, con un tiempo promedio de diagnóstico que puede extenderse varios años desde el inicio de los síntomas.
Especialistas Recomendados
Para obtener un diagnóstico preciso, se recomienda consultar con:
- Angiólogo o Cirujano Vascular: Especialistas en trastornos del sistema circulatorio
- Especialista en Linfología: Médicos con formación específica en el sistema linfático
- Dermatólogo especializado: Con experiencia en trastornos del tejido subcutáneo
- Flebólogo: Especialista en trastornos venosos y linfáticos
Proceso Diagnóstico
1. Historia Clínica Detallada:
- Antecedentes familiares de lipedema o condiciones similares
- Edad de inicio de los síntomas
- Relación con cambios hormonales
- Evolución y progresión de los síntomas
- Respuesta a dietas y ejercicio previos
- Medicamentos y tratamientos utilizados
2. Exploración Física Especializada:
- Test de Stemmer: Para descartar linfedema (generalmente negativo en lipedema puro)
- Palpación del tejido: Evaluación de la consistencia y sensibilidad
- Evaluación de la distribución: Análisis del patrón de acumulación grasa
- Mediciones corporales: Registro de circunferencias y volúmenes
- Evaluación del dolor: Respuesta a la palpación y presión
3. Pruebas Complementarias:
- Ecografía de tejidos blandos: Para evaluar la estructura del tejido subcutáneo
- Linfogammagrafía: Si se sospecha compromiso linfático
- Análisis de sangre: Para descartar otras condiciones (problemas tiroideos, renales, etc.)
- Estudios de imagen adicionales: Según criterio médico
Criterios Diagnósticos
Los criterios establecidos para el diagnóstico de lipedema incluyen:
Criterios Mayores:
- Distribución bilateral y simétrica de tejido adiposo
- Dolor espontáneo o a la palpación
- Facilidad para la formación de hematomas
- Falta de respuesta a dietas
Criterios Menores:
- Historia familiar positiva
- Inicio en períodos de cambio hormonal
- Hipermobilidad articular
- Signo del manguito en tobillos
Dificultades en el Diagnóstico
El diagnóstico del lipedema enfrenta varios desafíos:
- Desconocimiento médico: Muchos profesionales no están familiarizados con la condición
- Diagnósticos erróneos frecuentes: Confusión con obesidad, linfedema o problemas venosos
- Falta de criterios unificados: Variabilidad en los criterios diagnósticos utilizados
- Síntomas superpuestos: Similitud con otras condiciones
- Estigmatización: Atribución de los síntomas a falta de cuidado personal
Tratamiento del Lipedema
El tratamiento del lipedema requiere un enfoque multidisciplinario y personalizado, ya que no existe una cura definitiva para esta condición crónica. Los objetivos del tratamiento incluyen aliviar el dolor, reducir la progresión, mejorar la función y calidad de vida, y prevenir complicaciones.
Tratamientos Conservadores (Primera Línea)
Terapia Descongestiva Completa (TDC):
La TDC es considerada el pilar del tratamiento conservador y comprende:
- Drenaje linfático manual (DLM): Técnica especializada de masaje que estimula el flujo linfático y reduce la hinchazón
- Vendajes compresivos: Aplicación de vendas específicas para mantener la reducción del volumen
- Prendas de compresión: Medias, pantalones y manguitos de compresión graduada para uso diario
- Ejercicios específicos: Programa de actividad física adaptada que favorece el drenaje linfático
Fisioterapia Especializada:
- Ejercicios acuáticos: La natación y aqua-aeróbicos aprovechan la presión hidrostática del agua
- Ejercicios de bajo impacto: Pilates, yoga y caminata adaptada
- Movilización linfática: Técnicas específicas para estimular el sistema linfático
- Fortalecimiento muscular: Ejercicios para mejorar el bombeo muscular
Manejo del Peso Corporal:
- Dieta antiinflamatoria: Reducción de alimentos que promuevan la inflamación
- Control calórico moderado: Para evitar el aumento de peso que puede empeorar los síntomas
- Nutrición balanceada: Asegurar todos los nutrientes necesarios
- Hidratación adecuada: Mantener un buen balance hídrico
Terapias Complementarias:
- Presoterapia: Dispositivos de compresión neumática intermitente
- Tecarterapia: Terapia con radiofrecuencia para mejorar la circulación
- Ondas de choque: Tratamiento para mejorar la textura del tejido
- Masaje mecánico: Dispositivos que complementan el drenaje manual
Tratamientos Quirúrgicos
Liposucción Asistida por Agua (WAL):
Considerada la técnica quirúrgica más recomendada para el lipedema:
- Principio: Utiliza un chorro de agua a presión para separar y aspirar el tejido adiposo patológico
- Ventajas: Menor daño a vasos linfáticos y nervios, mejor preservación del tejido sano
- Resultados: Reducción significativa del volumen y mejora del dolor
- Recuperación: Tiempo de recuperación relativamente menor comparado con otras técnicas
Otras Técnicas Quirúrgicas:
- Liposucción tumescente: Técnica tradicional adaptada para lipedema
- Liposucción asistida por láser: Uso de energía láser para facilitar la eliminación del tejido
- Técnicas combinadas: Uso de múltiples métodos según las necesidades específicas
Indicaciones para Cirugía:
- Estadio 2 o 3 con limitaciones funcionales significativas
- Dolor persistente que no responde al tratamiento conservador
- Impacto severo en la calidad de vida
- Complicaciones como linfangitis recurrente
- Deseo de la paciente después de tratamiento conservador adecuado
Cuidados Post-operatorios:
- Uso obligatorio de prendas de compresión durante semanas a meses
- Drenaje linfático post-quirúrgico especializado
- Movilización temprana y gradual
- Seguimiento médico regular
- Mantenimiento del tratamiento conservador
Manejo Farmacológico
Aunque no existen medicamentos específicos para el lipedema, el manejo farmacológico puede incluir:
- Analgésicos: Para el manejo del dolor cuando es necesario
- Antiinflamatorios: Uso puntual bajo supervisión médica
- Suplementos: Según deficiencias nutricionales identificadas
Importante: Cualquier tratamiento farmacológico debe ser prescrito y supervisado por un médico especialista. Nunca se debe automedicar ni tomar medicamentos sin consulta médica previa.
Enfoque Multidisciplinario
El tratamiento ideal del lipedema requiere un equipo multidisciplinario que incluya:
- Médico especialista (angiólogo, linfólogo)
- Fisioterapeuta especializado en drenaje linfático
- Nutricionista con experiencia en lipedema
- Cirujano con experiencia en liposucción para lipedema
- Psicólogo para apoyo emocional
- Técnico ortopédico para prendas de compresión
Convivir con Lipedema: Consejos Prácticos
Vivir con lipedema requiere adoptar un estilo de vida adaptado que contribuya al manejo de los síntomas y mejore la calidad de vida. Estos consejos prácticos pueden marcar una diferencia significativa en el día a día.
Estilo de Vida Recomendado
Actividad Física Adaptada:
- Ejercicios recomendados:
- Natación: ideal por la presión hidrostática del agua
- Aqua-aeróbicos: ejercicio suave con beneficios linfáticos
- Yoga: mejora flexibilidad y reduce estrés
- Pilates: fortalece músculos profundos
- Caminata: actividad de bajo impacto muy beneficiosa
- Ciclismo: alternativa de bajo impacto
- Ejercicios a evitar: deportes de alto impacto, running intenso, deportes de contacto
- Recomendaciones generales: usar prendas de compresión durante el ejercicio
Hábitos Diarios:
- Elevar las piernas siempre que sea posible, especialmente al descansar
- Evitar permanecer de pie o sentada por períodos prolongados
- Usar calzado cómodo y apropiado
- Realizar pausas activas durante el trabajo
- Mantener una rutina de sueño regular
Alimentación y Nutrición
Dieta Antiinflamatoria:
Alimentos recomendados:
- Pescados ricos en omega-3 (salmón, sardinas, caballa)
- Frutas ricas en antioxidantes (arándanos, fresas, cítricos)
- Verduras de hoja verde (espinacas, kale, brócoli)
- Nueces y semillas (almendras, chía, lino)
- Aceite de oliva extra virgen
- Especias antiinflamatorias (cúrcuma, jengibre)
Alimentos a limitar o evitar:
- Azúcares refinados y procesados
- Harinas refinadas
- Alimentos ultraprocesados
- Exceso de sal
- Grasas trans
- Alcohol en exceso
Hidratación:
- Consumir 2-2.5 litros de agua diariamente
- Incluir infusiones naturales
- Evitar bebidas azucaradas
- Moderar el consumo de cafeína
Cuidado Diario de la Piel y Extremidades
Uso de Prendas de Compresión:
- Colocar las prendas por la mañana antes de levantarse
- Asegurar el ajuste correcto sin pliegues
- Reemplazar las prendas según recomendaciones del fabricante
- Tener al menos dos juegos para permitir lavado y secado
- Consultar con técnico ortopédico para ajustes periódicos
Cuidado de la Piel:
- Mantener la piel limpia e hidratada diariamente
- Usar cremas neutras sin fragancias fuertes
- Inspeccionar regularmente la piel en busca de lesiones
- Proteger la piel de traumatismos
- Evitar rascarse las áreas afectadas
Automasaje Linfático:
- Aprender técnicas básicas de drenaje linfático
- Realizar masajes suaves en dirección al flujo linfático
- Practicar diariamente, preferiblemente antes de acostarse
- Usar cremas o aceites apropiados
- Complementar, no sustituir, el tratamiento profesional
Aspecto Emocional y Apoyo Psicológico
Vivir con lipedema puede ser emocionalmente desafiante. Es importante:
- Buscar apoyo profesional: considerar terapia psicológica si es necesario
- Unirse a grupos de apoyo: conectar con otras personas con la misma condición
- Mantener vínculos sociales: no aislarse debido a la condición
- Practicar técnicas de relajación: meditación, respiración profunda
- Celebrar pequeños logros: reconocer mejoras y progresos
- Educarse sobre la condición: el conocimiento reduce la ansiedad
Recursos y Apoyo en España
Asociaciones de Pacientes:
- Buscar asociaciones nacionales y locales de lipedema
- Participar en eventos y jornadas informativas
- Acceder a recursos educativos y de apoyo
- Contribuir a la visibilización de la condición
Derechos del Paciente:
- Derecho a un diagnóstico correcto y tratamiento adecuado
- Acceso a segunda opinión médica
- Información sobre cobertura sanitaria disponible
- Posibilidad de solicitar informes médicos especializados
Pronóstico y Evolución
El lipedema es una condición crónica y progresiva cuyo pronóstico depende en gran medida del momento del diagnóstico y la implementación de un tratamiento adecuado. Comprender la evolución natural de esta enfermedad es fundamental para establecer expectativas realistas y tomar decisiones terapéuticas informadas.
Naturaleza Progresiva
Sin tratamiento, el lipedema tiende a empeorar gradualmente:
- Progresión lenta: La evolución puede extenderse durante décadas
- Factores agravantes: Cambios hormonales, aumento de peso, inactividad
- Empeoramiento con la edad: Los síntomas pueden intensificarse con el tiempo
- Riesgo de complicaciones: Desarrollo de linfedema secundario en estadios avanzados
Importancia del Diagnóstico Temprano
Un diagnóstico precoz tiene impactos significativos en el pronóstico:
- Mejor calidad de vida: El tratamiento temprano previene deterioro funcional
- Prevención de complicaciones: Reduce el riesgo de desarrollar linfedema
- Mejores resultados quirúrgicos: La cirugía es más efectiva en estadios tempranos
- Menor impacto psicológico: Evita años de frustración y incomprensión
Impacto del Tratamiento
Con tratamiento adecuado, el pronóstico mejora considerablemente:
- Control de síntomas: Significativa reducción del dolor e hinchazón
- Enlentecimiento de la progresión: El tratamiento puede ralentizar el avance
- Mejora funcional: Mayor capacidad para realizar actividades diarias
- Calidad de vida: Mejora notable en el bienestar general
- Resultados sostenibles: Con adherencia al tratamiento, los beneficios se mantienen
Factores que Influyen en el Pronóstico
- Edad al diagnóstico: Diagnóstico temprano favorece mejor pronóstico
- Estadio inicial: Estadios más tempranos responden mejor al tratamiento
- Adherencia al tratamiento: Cumplimiento constante mejora resultados
- Estilo de vida: Hábitos saludables influyen positivamente
- Apoyo familiar y social: El soporte emocional mejora la adherencia
Investigación y Perspectivas Futuras
La investigación sobre el lipedema está en constante evolución, con múltiples líneas de investigación que prometen mejorar la comprensión, diagnóstico y tratamiento de esta condición.
Líneas de Investigación Actuales
- Genética del lipedema: Identificación de genes específicos involucrados
- Biomarcadores: Desarrollo de pruebas de laboratorio para diagnóstico
- Nuevas terapias: Investigación en tratamientos farmacológicos específicos
- Técnicas quirúrgicas: Mejora en métodos de liposucción especializada
- Tecnologías diagnósticas: Nuevos métodos de imagen y evaluación
Avances Prometedores
- Terapias génicas: Investigación en modificación de expresión génica
- Medicina regenerativa: Uso de células madre en tratamiento
- Telemedicina: Mejora en el seguimiento y acceso a especialistas
- Inteligencia artificial: Desarrollo de herramientas de diagnóstico automatizadas
Mejora en el Reconocimiento
Hay una tendencia creciente hacia:
- Mayor educación médica sobre lipedema
- Inclusión en guías clínicas oficiales
- Reconocimiento por sistemas de salud
- Desarrollo de centros especializados
- Investigación colaborativa internacional
Preguntas Frecuentes sobre Lipedema
¿El lipedema solo afecta a mujeres?
Aunque más del 90% de los casos ocurren en mujeres, el lipedema también puede afectar a hombres, especialmente en casos de deficiencia hormonal o trastornos genéticos específicos. Sin embargo, es extremadamente raro en la población masculina.
¿Puedo prevenir el desarrollo del lipedema?
Dado que el lipedema tiene un fuerte componente genético y hormonal, no se puede prevenir completamente. Sin embargo, mantener un peso saludable, realizar ejercicio regular y llevar un estilo de vida antiinflamatorio puede ayudar a retrasar su aparición o reducir su severidad.
¿El lipedema se cura completamente?
Actualmente no existe una cura definitiva para el lipedema, ya que es una condición crónica. Sin embargo, con un tratamiento adecuado y multidisciplinario, es posible controlar los síntomas, mejorar significativamente la calidad de vida y prevenir la progresión de la enfermedad.
¿Cuánto cuesta el tratamiento del lipedema en España?
Los costos varían considerablemente. El tratamiento conservador (fisioterapia, drenaje linfático) puede costar entre 50-100€ por sesión. Las prendas de compresión oscilan entre 200-600€ por juego. La cirugía puede costar entre 8,000-15,000€ según la extensión y técnica utilizada.
¿La Seguridad Social cubre los tratamientos?
La cobertura por la Seguridad Social es limitada y variable según la comunidad autónoma. Algunos tratamientos conservadores pueden estar cubiertos, pero la cirugía raramente lo está. Es recomendable consultar con su médico de atención primaria y verificar las opciones disponibles en su área.
¿El lipedema causa celulitis?
El lipedema puede presentar una apariencia similar a la celulitis debido a la irregularidad del tejido subcutáneo, pero son condiciones diferentes. La «celulitis» en lipedema es resultado de la alteración estructural del tejido adiposo, no de factores estéticos comunes.
¿Puedo quedar embarazada si tengo lipedema?
El lipedema no afecta la fertilidad ni impide el embarazo. Sin embargo, es importante un seguimiento especializado durante la gestación, ya que los cambios hormonales pueden empeorar los síntomas. Se recomienda mantener el tratamiento conservador adaptado durante el embarazo.
¿Cuánto tiempo toma ver resultados del tratamiento?
Los resultados del tratamiento conservador pueden comenzar a notarse en 4-6 semanas de tratamiento consistente. Los resultados quirúrgicos son más inmediatos pero la recuperación completa puede tomar 3-6 meses. La consistencia en el tratamiento es clave para mantener los beneficios.
¿El lipedema puede empeorar con la edad?
Sí, el lipedema tiende a ser progresivo y puede empeorar con la edad, especialmente durante períodos de cambios hormonales como la menopausia. Por esto es crucial iniciar el tratamiento lo antes posible y mantenerlo de forma consistente a lo largo del tiempo.
¿Dónde puedo encontrar especialistas en lipedema en España?
Se recomienda buscar angiólogos, cirujanos vasculares o especialistas en linfología en hospitales universitarios y clínicas especializadas. Las asociaciones de pacientes pueden proporcionar listados de profesionales con experiencia en lipedema. Es importante verificar que el especialista tenga experiencia específica en esta condición.
Conclusión
El lipedema es una condición médica crónica que afecta significativamente la vida de millones de mujeres en todo el mundo. A través de este artículo hemos explorado desde su definición y características distintivas, hasta los síntomas que lo identifican, las causas subyacentes, los métodos de diagnóstico disponibles y las opciones terapéuticas más efectivas.
Es fundamental comprender que el lipedema no es simplemente un problema estético o resultado de falta de cuidado personal, sino una condición médica legítima que requiere atención especializada y tratamiento multidisciplinario. El diagnóstico temprano y preciso es crucial para prevenir la progresión de la enfermedad y mejorar significativamente la calidad de vida de las pacientes.
Los tratamientos disponibles, desde las terapias conservadoras hasta las opciones quirúrgicas especializadas, ofrecen esperanza y mejoras reales para quienes conviven con esta condición. La combinación de drenaje linfático, compresión, ejercicio adaptado y, cuando está indicada, la cirugía especializada, puede proporcionar alivio significativo del dolor, reducción del volumen y mejora funcional.
Si sospechas que puedes tener lipedema o has sido diagnosticada recientemente, recuerda que no estás sola en esta condición. Busca la orientación de especialistas con experiencia en lipedema, mantén un enfoque proactivo en tu tratamiento y no dudes en solicitar una segunda opinión si es necesario. Con el tratamiento adecuado y el apoyo apropiado, es posible vivir una vida plena y activa a pesar del lipedema.
La investigación continúa avanzando, ofreciendo mejores perspectivas para el futuro. Mientras tanto, el conocimiento, la detección temprana y el tratamiento integral siguen siendo nuestras mejores herramientas para manejar esta condición compleja pero tratable.
Fuente de referencia:
- Sociedad Española de Angiología y Cirugía Vascular (SEACV)
- Sociedad Española de Medicina de Familia y Comunitaria
- Academia Española de Dermatología y Venereología
- PubMed – Base de datos médica del National Institutes of Health
- Organización Mundial de la Salud (OMS)
- Lipedema Foundation – Recursos científicos sobre lipedema
- Cochrane Library – Revisiones sistemáticas en salud
- Ministerio de Sanidad de España
Contenido Asistido por IA y Descargo de Responsabilidad Médica
Este artículo ha sido creado con la asistencia parcial de tecnología de inteligencia artificial y revisado cuidadosamente por nuestro equipo editorial para garantizar claridad, precisión y utilidad.
La información en es.halohale.com se proporciona únicamente con fines informativos y educativos, y no reemplaza el asesoramiento médico profesional, diagnóstico o tratamiento.
Las condiciones de salud pueden variar según cada individuo. Siempre consulte a un profesional sanitario cualificado ante cualquier duda médica o antes de tomar decisiones relacionadas con su salud.